Ketika mendengar istilah infeksi kronis atau infeksi menahun, banyak orang langsung memikirkan HIV, hepatitis B, atau herpes. Namun di balik istilah medis tersebut, ada satu kisah biologis yang sangat rumit dan menegangkan: bagaimana sistem imun melawan infeksi virus yang tidak pernah benar benar pergi seumur hidup. Sistem imun melawan infeksi virus bukan hanya soal “daya tahan tubuh bagus atau tidak”, tetapi tentang perang panjang, taktik berlapis, dan adaptasi terus menerus antara virus dan sel sel pertahanan tubuh kita.
Sebagai jurnalis kesehatan, saya sering melihat bagaimana istilah “kekebalan tubuh” disederhanakan menjadi sekadar vitamin dan suplemen. Padahal, ketika berbicara tentang infeksi virus seumur hidup, seperti HIV, hepatitis B dan C, virus Epstein Barr, maupun virus herpes simpleks, kita sedang membicarakan sistem pertahanan yang sangat canggih, namun juga punya titik lemah. Di sinilah menariknya memahami bagaimana sistem imun melawan infeksi virus yang bertahan seumur hidup, dan mengapa pada sebagian orang infeksi bisa terkendali, sementara pada yang lain berujung pada penyakit berat.
> “Dalam infeksi virus menahun, tujuan sistem imun bukan lagi sekadar menghapus virus hingga nol, tetapi menjaga keseimbangan rapuh antara kerusakan dan kendali.”
Mengapa Beberapa Virus Bisa Bertahan Seumur Hidup?
Sebelum menggali lebih dalam tentang bagaimana sistem imun melawan infeksi virus, kita perlu memahami mengapa ada virus yang bisa bertahan di tubuh selama puluhan tahun. Tidak semua virus bersifat kronis. Banyak virus bersifat akut, seperti influenza musiman atau rotavirus, yang datang, menyebabkan gejala, lalu dibersihkan oleh sistem imun.
Virus yang mampu bertahan seumur hidup memiliki strategi biologis yang sangat halus. Mereka bukan hanya menginfeksi, tetapi juga “bersembunyi”, mengubah diri, atau berintegrasi dengan sel inang. Ini membuat sistem imun tidak bisa sepenuhnya menghapus mereka tanpa berisiko merusak jaringan tubuh sendiri.
Beberapa contoh virus dengan infeksi menahun antara lain HIV, hepatitis B, hepatitis C, virus Epstein Barr, sitomegalovirus, dan kelompok virus herpes lainnya. Masing masing punya cara bertahan yang berbeda, tetapi ada pola umum yang membuat mereka sulit dihapus.
Strategi persembunyian virus dari sistem imun melawan infeksi virus
Salah satu kunci mengapa sistem imun melawan infeksi virus jangka panjang seringkali tidak tuntas adalah kemampuan virus untuk bersembunyi. Virus herpes, misalnya, dapat berdiam dalam keadaan laten di dalam neuron. Dalam fase laten ini, mereka hampir tidak menghasilkan protein virus, sehingga nyaris “tidak terlihat” oleh sel T yang bertugas mengenali dan membunuh sel terinfeksi.
Virus lain, seperti HIV, berintegrasi ke dalam DNA sel inang. HIV menyasar sel T CD4, yaitu salah satu komandan utama sistem imun. Ketika materi genetik HIV sudah menyatu dengan genom sel, virus dapat “tidur” dalam sel memori yang berumur panjang. Sel sel ini tidak mengekspresikan antigen virus secara aktif, sehingga luput dari radar sistem kekebalan.
Ada pula virus yang hidup di jaringan dengan pengawasan imun terbatas, seperti otak, mata, dan testis. Area area ini disebut “immune privileged sites”, karena respon imun di sana cenderung dibatasi untuk mencegah kerusakan jaringan yang vital. Virus yang mampu mengakses area ini seringkali mendapatkan perlindungan tambahan dari serangan imun.
Evolusi cepat dan kamuflase virus di hadapan sistem imun melawan infeksi virus
Selain bersembunyi, banyak virus kronis berevolusi sangat cepat. HIV dan hepatitis C terkenal dengan tingkat mutasi yang tinggi. Mutasi ini mengubah struktur protein permukaan virus, sehingga antibodi dan sel T yang tadinya efektif menjadi kurang mampu mengenali varian baru.
Virus juga dapat menutupi diri dengan molekul molekul mirip inang, atau mengubah permukaan sel terinfeksi, sehingga sinyal “tolong hancurkan saya” menjadi lemah. Dalam konteks ini, sistem imun melawan infeksi virus tidak pernah benar benar “menang telak”, melainkan terus mengejar bentuk baru virus yang muncul.
Garis Depan Pertahanan: Respon Imun Bawaan Saat Virus Masuk
Ketika virus pertama kali memasuki tubuh, sebelum antibodi terbentuk atau sel T spesifik diaktifkan, ada satu lapisan pertahanan yang bekerja sangat cepat. Inilah yang disebut sistem imun bawaan. Memahami bagaimana sistem imun melawan infeksi virus di fase paling awal ini membantu kita melihat mengapa sebagian orang bisa mengendalikan infeksi lebih baik daripada yang lain.
Sistem imun bawaan tidak spesifik pada satu jenis virus, tetapi mengenali pola umum yang dimiliki banyak patogen. Inilah alasan mengapa respon awal bisa muncul dalam hitungan jam, bukan hari.
Sensor dini: bagaimana tubuh pertama kali mendeteksi sistem imun melawan infeksi virus
Begitu virus memasuki tubuh, komponen virus seperti RNA atau DNA asing akan dikenali oleh reseptor khusus di dalam sel, yang disebut reseptor pengenal pola. Reseptor ini tersebar di berbagai sel, terutama sel sel imun seperti makrofag dan sel dendritik.
Ketika reseptor ini mendeteksi materi genetik virus, mereka mengaktifkan jalur sinyal yang berujung pada produksi interferon tipe I. Interferon adalah salah satu senjata utama sistem imun melawan infeksi virus pada fase awal. Zat ini memberi sinyal ke sel sel di sekitarnya untuk mengaktifkan “mode antiviral”, meningkatkan ekspresi protein yang menghambat replikasi virus, dan mempersiapkan sel agar lebih tahan terhadap infeksi.
Interferon juga berfungsi sebagai sirene yang memanggil sel sel imun lain ke lokasi infeksi. Namun, banyak virus kronis mengembangkan mekanisme untuk menghambat produksi atau efek interferon. HIV, misalnya, dapat mengganggu jalur sinyal yang seharusnya mengarah pada produksi interferon, sehingga respon awal menjadi tumpul.
Sel pembunuh alami dan fagosit dalam sistem imun melawan infeksi virus
Selain interferon, ada sel sel yang bertindak sebagai tentara garis depan. Sel pembunuh alami atau natural killer berperan penting dalam membunuh sel yang terinfeksi virus sebelum sistem imun adaptif sepenuhnya aktif. Mereka mengenali sel yang mengalami perubahan ekspresi molekul permukaan akibat infeksi, lalu melepaskan zat yang menyebabkan sel tersebut mati.
Di sisi lain, makrofag dan neutrofil bertugas memakan partikel virus dan sisa sisa sel yang rusak. Makrofag bukan hanya “pemakan sampah”, tetapi juga pengatur respon imun, melepaskan sitokin yang mengatur inflamasi. Peran mereka dalam infeksi kronis menjadi pedang bermata dua, karena inflamasi yang terus menerus dapat merusak jaringan.
Pada tahap ini, sistem imun melawan infeksi virus berusaha menahan penyebaran sambil menyiapkan respon yang lebih spesifik. Namun, jika virus berhasil menghindari atau menumpulkan respon bawaan, ia akan memiliki peluang lebih besar untuk menetap dan menjadi infeksi seumur hidup.
Respon Imun Adaptif: Senjata Spesifik Melawan Virus yang Bertahan
Setelah beberapa hari, sistem imun adaptif mulai mengambil alih. Inilah bagian sistem kekebalan yang dapat belajar, mengingat, dan merespons secara sangat spesifik terhadap jenis virus tertentu. Dalam konteks sistem imun melawan infeksi virus kronis, respon adaptif ini adalah penentu apakah virus akan terkontrol atau justru berkembang menjadi penyakit berat.
Respon adaptif terdiri dari dua komponen besar, yaitu sel T dan sel B. Keduanya bekerja saling melengkapi. Sel T lebih berfokus pada sel yang terinfeksi, sementara sel B menghasilkan antibodi untuk menetralkan virus bebas.
Peran sel T sitotoksik dalam sistem imun melawan infeksi virus menahun
Sel T sitotoksik atau sel T CD8 sering disebut sebagai “pembunuh profesional” dalam sistem imun melawan infeksi virus. Mereka mampu mengenali fragmen protein virus yang dipresentasikan di permukaan sel terinfeksi oleh molekul MHC kelas I. Begitu mengenali target, sel T CD8 melepaskan granula berisi perforin dan granzim yang memicu kematian sel.
Dalam infeksi akut yang berhasil dibersihkan, sel T CD8 bekerja sangat efektif, menghancurkan sel terinfeksi hingga virus habis. Namun, dalam infeksi kronis, situasinya berbeda. Ketika virus tidak dapat sepenuhnya dihapus, sel T CD8 akan terus menerus terpapar antigen virus. Paparan berkepanjangan ini menyebabkan fenomena yang disebut kelelahan sel T.
Sel T yang lelah menunjukkan penurunan kemampuan membunuh, menurunnya produksi sitokin penting seperti interferon gamma, dan meningkatnya ekspresi molekul penghambat seperti PD 1. Virus memanfaatkan kondisi ini untuk bertahan. Mekanisme kelelahan ini sebenarnya adalah cara tubuh mengurangi kerusakan jaringan akibat respon imun yang terlalu agresif, namun konsekuensinya virus menjadi sulit diberantas.
Sel T helper dan koordinasi besar sistem imun melawan infeksi virus
Sel T helper atau sel T CD4 bertindak sebagai koordinator. Mereka mengatur respon sel T CD8, membantu aktivasi sel B, dan mengatur intensitas inflamasi. Dalam sistem imun melawan infeksi virus, sel T CD4 sangat penting untuk menjaga kualitas respon jangka panjang.
HIV secara khusus menargetkan sel T CD4, sehingga mengacaukan seluruh koordinasi sistem imun. Ketika jumlah dan fungsi sel T CD4 menurun drastis, kemampuan tubuh mengendalikan berbagai infeksi virus, bakteri, dan jamur ikut runtuh. Inilah salah satu alasan mengapa HIV menjadi infeksi seumur hidup yang sangat sulit dikendalikan tanpa terapi.
Dalam infeksi kronis lain, seperti hepatitis B dan C, kualitas respon sel T helper juga menentukan apakah seseorang mampu mengendalikan virus dengan baik atau tidak. Respon yang terlalu lemah membuat virus leluasa berkembang, sedangkan respon yang terlalu kuat dan tidak terkontrol dapat merusak organ, seperti hati.
Antibodi dan sel B sebagai garis pertahanan panjang dalam sistem imun melawan infeksi virus
Sel B bertanggung jawab memproduksi antibodi, protein khusus yang bisa menempel pada virus dan mencegahnya masuk ke dalam sel. Antibodi juga menandai virus untuk dihancurkan oleh sel imun lain. Dalam infeksi kronis, antibodi sering kali terus terbentuk selama bertahun tahun.
Pada hepatitis B kronis, misalnya, kombinasi antara antibodi terhadap antigen tertentu dan keberadaan antigen virus dalam darah digunakan dokter untuk menilai fase infeksi. Namun, meskipun antibodi ada, virus tetap dapat bertahan. Hal ini menunjukkan bahwa tidak semua antibodi bersifat menetralkan dan tidak semua cukup kuat untuk menghapus virus sepenuhnya.
Virus yang sangat mudah bermutasi, seperti HIV dan hepatitis C, sering kali menghindari antibodi dengan mengubah bagian permukaan yang dikenali. Mereka menyisakan bagian penting untuk fungsi virus, tetapi menutupi atau mengubah bagian yang menjadi target antibodi. Dalam kondisi ini, sistem imun melawan infeksi virus seumur hidup harus terus menyesuaikan diri, tetapi sering tertinggal satu langkah di belakang evolusi virus.
Kelelahan Sistem Imun: Ketika Perang Menjadi Terlalu Panjang
Perang yang berlangsung bertahun tahun memiliki konsekuensi. Dalam infeksi virus kronis, sistem imun tidak dirancang untuk terus menerus berada dalam mode siaga tinggi. Akibatnya, terjadi perubahan mendasar pada cara sel imun bekerja. Fenomena ini tidak hanya penting secara ilmiah, tetapi juga sangat relevan untuk memahami mengapa terapi tertentu bisa berhasil atau gagal.
Kelelahan sistem imun bukan sekadar “kekebalan tubuh turun”. Ini adalah kondisi biologis spesifik di mana sel sel imun mengalami perubahan fungsi akibat stimulasi antigen yang berkepanjangan. Dalam banyak studi, kelelahan ini paling jelas terlihat pada sel T CD8.
Kelelahan sel T dalam sistem imun melawan infeksi virus kronis
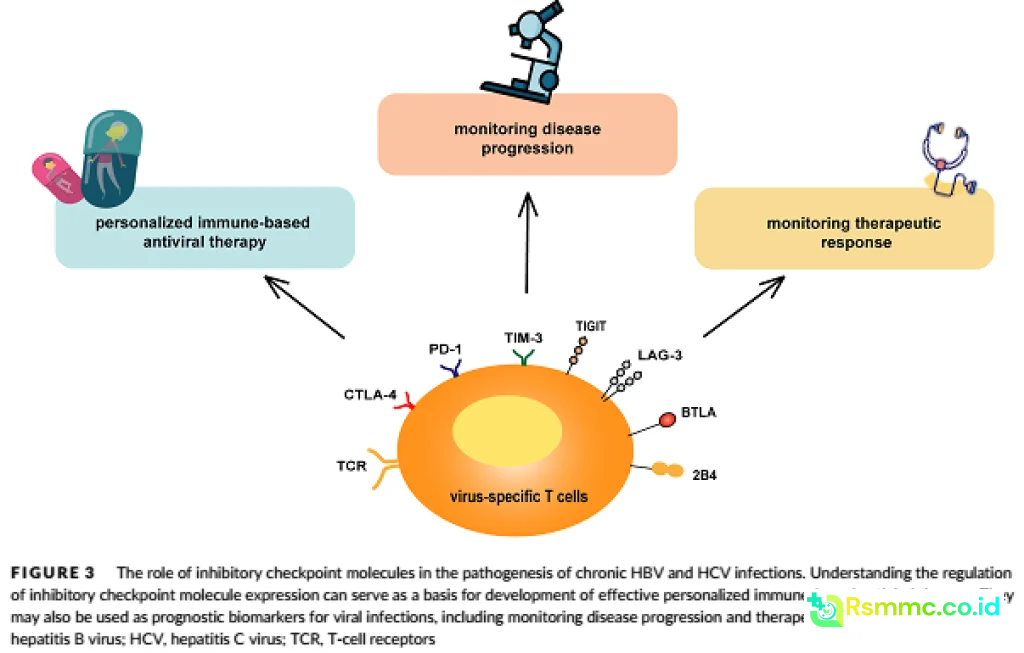
Pada infeksi kronis seperti hepatitis B, hepatitis C, dan HIV, sel T CD8 spesifik terhadap virus menunjukkan tanda tanda kelelahan. Mereka mengekspresikan molekul penghambat seperti PD 1, CTLA 4, TIM 3, dan lainnya. Molekul molekul ini berfungsi sebagai “rem” untuk mencegah kerusakan jaringan yang berlebihan, tetapi juga menurunkan kemampuan sel T dalam membunuh sel terinfeksi.
Secara fungsional, sel T yang lelah memproduksi lebih sedikit sitokin, kurang proliferatif, dan kurang efektif dalam menghapus virus. Dalam konteks sistem imun melawan infeksi virus kronis, ini menciptakan situasi paradoks: untuk melindungi jaringan, tubuh mengorbankan kemampuan untuk benar benar membersihkan virus.
Menariknya, penemuan jalur penghambat seperti PD 1 tidak hanya penting untuk penyakit infeksi, tetapi juga untuk kanker. Terapi imun kanker modern menggunakan antibodi yang memblokir PD 1 atau ligannya untuk “melepaskan rem” sel T, sehingga mereka kembali aktif melawan sel tumor. Konsep serupa sedang dieksplorasi dalam penelitian infeksi kronis, meski risikonya adalah inflamasi berlebihan.
Inflamasi berkepanjangan dan kerusakan organ akibat sistem imun melawan infeksi virus
Kelelahan sel T bukan satu satunya konsekuensi. Dalam infeksi kronis, inflamasi tingkat rendah yang berlangsung terus menerus dapat merusak jaringan. Pada hepatitis B dan C kronis, inflamasi di hati yang tidak kunjung reda memicu fibrosis, sirosis, dan pada sebagian kasus berkembang menjadi kanker hati.
Di sisi lain, pada infeksi virus Epstein Barr yang kronis, aktivasi sistem imun yang terus menerus dikaitkan dengan peningkatan risiko beberapa jenis limfoma. Ini menunjukkan bahwa sistem imun melawan infeksi virus seumur hidup harus menanggung harga mahal: jika terlalu agresif, jaringan rusak; jika terlalu lemah, virus dan bahkan sel kanker bisa tumbuh.
> “Infeksi virus kronis mengajarkan bahwa sistem imun bukan hanya soal kuat atau lemah, tetapi tentang seberapa tepat ia menyesuaikan gas dan rem dalam jangka panjang.”
Latihan Seumur Hidup: Memori Imun dan Infeksi Virus yang Tidak Pernah Pergi
Salah satu keunggulan sistem imun adaptif adalah kemampuannya membentuk memori. Setelah melawan suatu virus, tubuh menyimpan “arsip” tentang cara mengenalinya dan cara merespons. Dalam infeksi akut, memori ini melindungi kita dari infeksi ulang atau setidaknya meringankan gejalanya. Namun, dalam infeksi kronis, memori imun memiliki dinamika yang lebih rumit.
Memori imun tidak selalu berarti perlindungan sempurna. Dalam beberapa kasus, memori yang terbentuk justru berada dalam kondisi tertekan akibat paparan antigen yang terus menerus. Hal ini berkontribusi pada kelelahan yang sudah dibahas sebelumnya.
Sel memori dalam sistem imun melawan infeksi virus jangka panjang
Sel memori T dan B terbentuk setelah fase awal respon imun. Mereka berumur panjang dan dapat dengan cepat aktif kembali ketika bertemu antigen yang sama. Dalam konteks sistem imun melawan infeksi virus kronis, sel memori ini berada dalam lingkungan yang tidak biasa, karena antigen virus tidak pernah benar benar hilang.
Akibatnya, sel memori terus menerus terstimulasi pada tingkat tertentu. Pada sebagian orang, hal ini menghasilkan respon yang cukup stabil untuk menjaga virus pada level rendah. Pada yang lain, respon memori melemah atau menjadi disfungsional. Faktor genetik, usia, status gizi, infeksi lain, dan paparan lingkungan ikut mempengaruhi kualitas memori imun ini.
Pada HIV, reservoir virus tersembunyi justru banyak berada di sel T memori. Ini menciptakan paradoks: sel yang seharusnya menjadi aset jangka panjang sistem imun melawan infeksi virus justru menjadi tempat persembunyian virus seumur hidup.
Vaksin dan peluang memperkuat sistem imun melawan infeksi virus kronis
Pengembangan vaksin terhadap virus yang menyebabkan infeksi kronis adalah salah satu tantangan terbesar imunologi modern. Vaksin hepatitis B adalah salah satu kisah sukses besar. Dengan memberikan antigen virus yang tidak berbahaya, vaksin memicu pembentukan antibodi dan sel memori yang mampu mencegah infeksi kronis pada sebagian besar orang yang terpapar.
Namun, untuk virus seperti HIV dan hepatitis C, pengembangan vaksin jauh lebih sulit. Tingginya tingkat mutasi, kemampuan virus menghindari pengenalan imun, dan kompleksitas respon imun yang dibutuhkan membuat desain vaksin menjadi sangat rumit. Ilmuwan berusaha merancang vaksin yang mampu memicu respon antibodi luas dan sel T yang tahan kelelahan, tetapi ini masih menjadi area penelitian intensif.
Dalam beberapa tahun terakhir, pendekatan baru seperti vaksin berbasis mRNA dan vektor virus rekombinan memberi harapan baru. Konsepnya adalah mengajari sistem imun melawan infeksi virus dengan cara yang lebih mirip infeksi alami, tetapi tanpa risiko penyakit berat. Keberhasilan platform mRNA pada vaksin SARS CoV 2 membuka pintu untuk diaplikasikan pada virus kronis lain, meskipun tantangannya tetap besar.
Mengelola Keseimbangan: Ketika Terapi Membantu Sistem Imun Melawan Infeksi Virus
Dalam infeksi virus seumur hidup, tujuan pengobatan modern bukan hanya membunuh virus secara langsung, tetapi juga membantu memulihkan atau mengoptimalkan sistem imun. Pendekatan ini terlihat jelas pada terapi antiretroviral untuk HIV dan terapi antivirus untuk hepatitis B dan C.
Terapi tidak bekerja sendirian. Mereka menciptakan kondisi yang lebih menguntungkan bagi sistem imun melawan infeksi virus, mengurangi beban virus sehingga sel sel imun memiliki kesempatan untuk pulih dan mempertahankan kontrol jangka panjang.
Terapi antivirus dan pemulihan fungsi imun dalam sistem imun melawan infeksi virus
Pada HIV, terapi antiretroviral modern dapat menurunkan jumlah virus dalam darah hingga tidak terdeteksi dengan metode standar. Ketika beban virus menurun drastis, inflamasi sistemik berkurang, sel T CD4 perlahan pulih, dan risiko infeksi oportunistik menurun. Meski virus tidak hilang sepenuhnya, sistem imun mendapatkan kembali sebagian besar kapasitasnya.
Pada hepatitis C, kombinasi obat antivirus generasi baru bahkan dapat mengeliminasi virus pada sebagian besar pasien. Setelah virus hilang, inflamasi hati mereda dan risiko sirosis maupun kanker hati menurun signifikan. Ini adalah salah satu contoh bagaimana intervensi medis dapat mengubah total “peta perang” antara sistem imun melawan infeksi virus.
Hepatitis B lebih rumit, karena materi genetik virus terintegrasi dalam sel hati. Obat antivirus dapat menekan replikasi virus dan menurunkan risiko kerusakan hati, tetapi jarang benar benar menghapus virus. Di sini, tujuan terapi adalah mencapai keseimbangan stabil di mana sistem imun mampu menjaga virus tetap terkendali tanpa kerusakan organ berat.
Imunoterapi dan upaya menghidupkan kembali sistem imun melawan infeksi virus kronis
Selain antivirus langsung, peneliti juga mengeksplorasi imunoterapi untuk menguatkan sistem imun melawan infeksi virus kronis. Pendekatan ini mencakup penggunaan antibodi yang memblokir jalur penghambat seperti PD 1, pemberian sitokin tertentu, hingga vaksin terapeutik yang dirancang bukan untuk mencegah infeksi, tetapi untuk meningkatkan respon terhadap virus yang sudah ada.
Penggunaan antibodi anti PD 1 yang sukses di bidang onkologi mulai diuji dalam beberapa infeksi kronis. Ide dasarnya adalah mengurangi kelelahan sel T sehingga mereka kembali efektif. Namun, risikonya adalah inflamasi yang berlebihan dan potensi kerusakan jaringan. Karena itu, keseimbangan menjadi kunci.
Upaya lain adalah merancang vaksin terapeutik untuk hepatitis B dan HIV, yang bertujuan mengarahkan ulang sistem imun melawan infeksi virus dengan cara yang lebih efektif. Vaksin ini mencoba memicu respon sel T dan B yang berkualitas tinggi, tahan kelelahan, dan mampu menargetkan bagian virus yang tidak mudah bermutasi.
Dalam semua pendekatan ini, prinsip dasarnya sama: membantu sistem imun menemukan posisi yang lebih menguntungkan dalam perang jangka panjang melawan virus, tanpa menimbulkan kerusakan tambahan yang tidak perlu pada tubuh.